Ricevo quotidianamente richieste di informazioni sui trattamenti con cellule staminali per la cura dell’artrosi e delle lesioni cartilaginee per cui proviamo a fare un po’ di chiarezza su questo argomento.
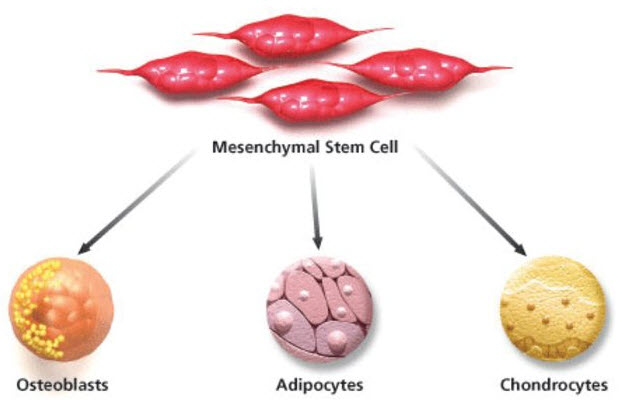
Le mesenchimali staminali (MSC) sono cellule della linea mesodermica in grado di trasformarsi in osteoblasti, condrociti e adipociti e, la loro presenza in tutto il corpo, suggerisce che abbiano un ruolo intrinseco nella riparazione e rigenerazione dei tessuti.
COME DOVREBBERO FUNZIONARE
Mentre l’evidenza della capacità delle MSC di differenziarsi in una delle cellule della linea mesodermica rappresenta una grande promessa nell’area della medicina rigenerativa, si postula che il loro effetto benefico si ottenga anche attraverso un meccanismo immunomodulatore e paracrino e quindi andando a interferire nel processo patologico della malattia.
È stato osservato infatti che le MSC sopprimono la proliferazione delle cellule T-infiammatorie e inibiscono la maturazione dei monociti e delle cellule dendritiche mieloidi con conseguente effetto immunomodulatore e antinfiammatorio.
Insieme al loro potenziale immunomodulatore e alla loro capacità di differenziamento, le MSC hanno dimostrato di esprimere citochine essenziali tra cui il fattore di crescita trasformante beta (TGFβ), il fattore di crescita dell’endotelio vascolare (VEGF), il fattore di crescita epidermico (EGF) e una serie di molecole bioattive che stimolano la riparazione tissutale locale. Questi fattori trofici e il contatto diretto tra le MSC e i condrociti sembrano essere il “trigger” in grado di stimolare la loro differenziazione in condrociti e la produzione di matrice cartilaginea.
Quindi, la somma di questi effetti (antinfiammatorio, immunomodulante e rigenerativo/riparativo) influenzati dalle MSC ne possono spiegare il loro meccanismo d’azione.
Inoltre, le MSC sono dotate della capacità di migrare verso il sito di lesione, laddove andrebbero ad inibire le vie pro-infiammatorie e a promuovere la riparazione dei tessuti attraverso il rilascio sia delle succitate citochine anaboliche sia differenziandosi in condrociti.
Pertanto, è RAGIONEVOLE pensare che il loro uso potenziale sia di MODIFICATORE DELL’ATTIVITÀ E DELLA PROGRESSIONE DI MALATTIA.
COME TRASPORTARE QUESTE CELLULE A BERSAGLIO
Nonostante sia un approccio promettente e siano stati riportati benefici clinici in numerosi studi, l’efficacia delle procedure di iniezione di MSC può essere compromessa dalla loro manipolazione con danneggiamento delle MSC stesse e dalla loro disseminazione nei tessuti non bersaglio.
Le MSC, come detto prima, sono infatti capaci di migrare in modo NON CASUALE verso il loro bersaglio (HOMING) ma è stato dimostrato che con la loro manipolazione questa capacità venga ridotta o addirittura persa (come potrebbe accadere durante il loro prelievo, separazione, espansione e poi iniezione in articolazione).
Per ovviare a questo problema sono stati testati alcuni “veicoli” quali il plasma ricco di piastrine (PRP), l’acido ialuronico (HA) e gli idrogel.
Queste sostanze sembrerebbero in grado di veicolare le MSC nel sito bersaglio e di creare un microambiente cellulare favorevole affinché queste cellule possano esprimere tutto il loro potenziale antinfiammatorio, immunomodulante, riparativo e rigenerativo.
PER CONCLUDERE
I risultati preclinici e clinici sono promettenti e sono stati segnalati eventi avversi trascurabili, gli studi presenti sino ad oggi in letteratura sono tuttavia disomogenei e spesso non confrontabili ed è pertanto necessario che vengano ancora condotti studi per identificare con precisione quali siano i pazienti che possono trarre maggiore beneficio da questi trattamenti.
Se è vero che il loro potenziale sia quello di modificare la progressione dell’artrosi sembra ovvio che trovino maggior applicazione in fase più precoce di malattia, dove effettivamente stiamo ottenendo i risultati migliori, cosi come l’azione immunomodulante e antinfiammatoria tiene aperta la strada nelle artriti infiammatorie.
